Betænkning 1346/1997 om revision af lov om patientforsikring
Kapitel 2.Den gældende patientforsikringsordning i hovedtræk
Indhold:
2.1. Patientforsikringslovens baggrund og formål
Fundamentet for patientforsikringsordningen er lov
nr. 367 af 6. juni 1991 om patientforsikring, der trådte i kraft den 1.
juli 1992. Loven er senere ændret på forskellige områder, men de
grundlæggende principper er de samme. De gældende regler fremgår af
lovbekendtgørelse nr. 228 af
24. marts 1997.
Patientforsikringen blev indført med det formål at forbedre patienternes muligheder for at få erstatning for skader i forbindelse med sygehusbehandling. Forbedringen består dels i, at retten til erstatning er blevet udvidet i forhold til de almindelige erstatningsregler, dels i at det er blevet lettere og hurtigere at få erstatningssagen behandlet og afgjort.
Før patientforsikringsloven var man som udgangspunkt kun berettiget til erstatning efter den såkaldte culparegel, der har følgende hovedindhold:
Efter culpareglen bliver en person eller myndighed kun erstatningspligtig, hvis vedkommende har udvist fejl eller forsømmelse. For at kunne pålægge et erstatningsansvar skal det endvidere kunne bevises, at der er lidt et tab, og at der er en naturlig sammenhæng mellem den skadevoldende handling og tabet. Det er som hovedregel skadelidte, der skal bevise, at skadevolderen har handlet culpøst, at der er lidt et tab, og at der er årsagssammenhæng mellem handling og tab. Kan skadelidte ikke føre bevis herfor, bliver skaden ofte betegnet som hændelig, og erstatning udbetales ikke.
En række sager i 1970'erne og 80'erne (bl.a. om brugen af LSD på psykiatriske sygehuse, om røntgenkontrastmidlet Thoratrast, om HIV-smittede blødere samt en række sager om alvorlige nervelæsioner ved kirurgiske indgreb) havde imidlertid vist, at culpareglen ikke fungerede efter hensigten på lægeansvarsområdet. Det var meget vanskeligt at føre bevis for, at der var sket lægelige fejl ved behandlingen, og at der var årsagssammenhæng mellem fejl og skade. Politisk blev det endvidere fundet uhensigtsmæssigt, at skadelidte patienter skulle igennem anstrengende retssager for at gennemføre et erstatningskrav.
Med patientforsikringsloven er der opbygget et helt nyt erstatningssystem, der hviler på følgende elementer:
– Patienters ret til erstatning beror ikke på, om nogen læge m.v. har pådraget sig et personligt ansvar for skaden. Culpareglen er erstattet med en form for udvidet virksomhedsansvar for sygehusene.
– Erstatning ydes gennem en obligatorisk forsikringsordning, der finansieres af sygehusejerne.
– Udmåling af erstatningskrav sker med visse undtagelser efter de generelle regler i lov om erstatningsansvar.
– Sagsbehandlingen varetages af et særligt nedsat organ – Patientforsikringsforeningen – med klageadgang til Patientskadeankenævnet.
I forbindelse med Folketingets vedtagelse af loven i 1991 blev det som led i et politisk kompromis besluttet, at loven alene skulle gælde for sygehussektoren.
Opgørelser fra Patientforsikringsforeningen over antal anmeldelser viser, at befolkningens kendskab til patientforsikringsordningen er stærkt stigende. I 1992 blev der anmeldt 178 skader, mens anmeldelsestallet i 1996 var steget til 2.111. Opgørelser over udbetalte erstatninger viser, at loven har levet op til sit formål om at lette adgangen til erstatning. De samlede erstatningsudbetalinger i perioden 1992-1996 udgør i alt ca. 176,4 mio. kr.
Indhold kapitel 2
2.2. Dækningsområdet
Lovens § 1, stk. 1, er den helt centrale bestemmelse for fastlæggelsen af lovens dækningsområde. Heri er fastsat, at loven omfatter fysiske skader, der står i forbindelse med undersøgelse, behandling eller lignende foretaget på offentlige sygehuse og sygehuse, det offentlige har driftsoverenskomst med.
Loven omfatter således ikke skader, der er forårsaget af sundhedspersoner i den primære sundhedssektor, f.eks. privatpraktiserende læger, tandlæger, kiropraktorer m.v. Skader på private betalingssygehuse er heller ikke omfattet, men disse sygehuse har på frivilligt grundlag tegnet en patientforsikring.
Ved fysisk skade forstås en skade, som består i ændring af patientens knogler, organer, væv og væsker etc., og som kan påvises ved hjælp af tilgængelige undersøgelsesmetoder. Udenfor falder rent psykiske skader. Årsagen til denne begrænsning er ifølge lovens forarbejder, at det ved psykiske lidelser er meget svært at skelne mellem følger af grundsygdommen og følger af behandlingen. Psykiske følger af en fysisk sygdom er derimod omfattet. En særlig problemstilling udgør den situation, hvor der i forbindelse med en fødsel opstår iltmangel hos barnet, hvorefter barnet dør eller bliver hjerneskadet. Moderen vil ofte få en psykisk skade, men denne skade er forårsaget af en fysisk skade hos barnet og ikke hos moderen. Problemet er i Patientforsikringsforeningens praksis blevet løst på den måde, at moder og barn i fødselssituationen er blevet betragtet som en enhed, således at moderen har fået erstatning for den psykiske skade som følge af barnets død.
Skaden skal være sket i forbindelse med undersøgelse, behandling eller lignende. Herved omfattes enhver form for undersøgelse og behandling, f.eks. diagnosestillelse, operative indgreb, medicinsk behandling og genoptræning. Med dette krav afskæres imidlertid muligheden for at få erstatning for følger, der kan henføres til den grundsygdom, som behandlingen eller undersøgelsen rettede sig imod. Det vil sige, at selve den omstændighed, at grundsygdommens forløb medfører skader eller at behandlingen ikke lykkedes, ikke kan erstattes.
Det er heller ikke tilstrækkeligt, at grundsygdommens forløb afviger fra det normale forløb, som grundsygdommen sædvanligvis har. Kun hvis denne afvigelse kan henføres til behandlingen, er skaden omfattet af lov om patientforsikring.
Som eksempel på denne afgrænsning kan nævnes en sag fra Patientforsikringsforeningens praksis, hvor en ældre patient led af svær åreforkalkning i benene, der medførte, at det venstre ben måtte amputeres. Efter operationen opstod der på grund af dårlig blodforsyning infektion i såret og efterfølgende koldbrand, der medførte at der måtte foretages flere reoperationer på benet. Patienten rejste krav om erstatning som følge af den opståede infektion og vævsdød.
Ved Patientforsikringsforeningens vurdering af sagen blev det lagt til grund, at komplikationen hovedsageligt var opstået som følge af patientens grundsygdom i form af åreforkalkning med deraf følgende dårlig blodforsyning og ikke som følge af behandlingen.
Dækningsområdet blev udvidet ved lov nr. 217 af 29. marts 1995 for så vidt angår forsøgsvirksomhed i den primære sundhedssektor. Hidtil var det kun biomedicinske forsøg inden for sygehussektoren, der var omfattet af loven, men denne forskelsbehandling af forsøgspersoner blev ikke fundet rimelig. Den primære sundhedssektor er afgrænset til at omfatte privatpraktiserende sundhedspersoner, der er autoriseret ved særlig lovgivning.
Loven indeholder særligt gunstige regler for sunde forsøgspersoner og donorer, hvilket er begrundet i, at disse personer uegennyttigt stiller sig til rådighed for patientbehandlingen. For så vidt angår biomedicinske forsøg skal det særligt nævnes, at patientforsikringslovens dækning er uafhængig af, om forsøget er anmeldt til det videnskabsetiske komitésystem.
Dækningsområdet er nærmere beskrevet i Sundhedsministeriets bekendtgørelse nr. 666 af 3. august 1995. Heri er bl.a. fastsat, at behandlingsskader forårsaget under transport af patienter til et sygehus eller mellem forskellige sygehuse er omfattet af loven, hvis transporten foregår med ambulance eller særligt sygekøretøj.
Skader, der er forårsaget af ulykkestilfælde, der ikke står i forbindelse med undersøgelse eller behandling, er omfattet af Patientforsikringsforeningens virksomhed, men afgøres ikke efter de særlige erstatningsregler i lovens § 2, men derimod efter dansk rets almindelige erstatningsregler. Det vil sige, at skader, der skyldes fald på glatte badeværelsesgulve, fald ud af hospitalssenge og lignende, giver grundlag for erstatning, hvis der har været handlet uagtsomt fra sygehusets side.
Patientforsikringsloven dækker ikke skader, der skyldes egenskaber ved lægemidler, der anvendes ved behandlingen. Sådanne skader erstattes efter reglerne i lov nr. 1120 af 20. december 1995 om erstatning for lægemiddelskader, jf. nedenfor i afsnit 3.3.
Indhold kapitel 2
2.3. Grundlaget for erstatning
Reglerne om grundlaget for erstatning – de erstatningsberettigende skader – findes i § 2, der indeholder 4 forskellige ansvarskriterier. For at få erstatning er det tilstrækkeligt, at et af kriterierne er opfyldt. Ansvaret er ikke begrænset til culpøst forvoldte skader, men er på den anden side ikke et generelt objektivt ansvar.
I alle tilfælde er det tilstrækkeligt, at skaden med overvejende sandsynlighed er forvoldt på en af de måder, der er angivet i § 2, stk. 1, nr. 1-4. Beviskravet for årsagssammenhæng er således lempet i forhold til almindelige erstatningsretlige regler.
2.3.1. Specialistreglen (§ 2, stk. 1, nr.1)
Den første gruppe af erstatningsberettigende skader (§ 2, stk. 1, nr.1) omfatter tilfælde, hvor en erfaren specialist under de foreliggende forhold ville have handlet anderledes, således at skaden ville være undgået. Den faktiske behandling skal sammenlignes med den behandling, som en kyndig og erfaren specialist ville have givet, den såkaldte "specialistmålestok".
Reglen er udtryk for, at patientforsikringsloven ved bedømmelse af erstatningsansvar for skader på sygehusområdet har forladt culpareglen, hvorefter erstatningsansvar forudsætter "skyld" (culpa) hos skadevolderen. Det er således ikke længere nogen betingelse for erstatning, at behandlingen kan bebrejdes den pågældende læge m.v. (Reglen gælder for alle sundhedspersoner, der foretager undersøgelse, behandling m.v., men da reglen i praksis først og fremmest har betydning for læger, bruges denne gruppe som eksempel i det følgende).
Det agtpågivenhedsniveau, som kræves efter culpareglen, er det, som med rimelighed kan kræves af den gode og erfarne gennemsnitslæge. Man kan ikke forlange, at en gennemsnitslæge følger med i den medicinske videnskab og erfaring inden for alle specialistområder, og man kan heller ikke forlange af en specialist, at han følger udviklingen uden for sit eget speciale ligeså nøje, som han følger udviklingen inden for sit eget felt.
Man kan forlange af gennemsnitslægen, at han søger specialsagkyndig bistand eller henviser patienten til speciallæge, hvis vedkommende bør indse, at undersøgelse eller behandling af patienten kræver specialistviden, som vedkommende læge ikke selv er i besiddelse af. Hvis gennemsnitslægen imidlertid ikke kunne indse, at hans evner og erfaring ville komme til kort, foreligger der ikke culpa. Efter culpareglen må man også se på lægens konkrete faglige baggrund og forudsætninger. Den uerfarne yngre læge i forvagt på en skadestue sammenlignes med tilsvarende yngre læger og ikke med den ansvarlige overlæge. Handler en læge anderledes end gennemsnitslægen, og der sker skade på patienten, foreligger der en ansvarspådragende fejl (culpa).
Efter specialistmålestokken skal vurderingen af den givne behandling eller undersøgelse foretages på et højere kundskabs- og erfaringsniveau.
Specialistmålestokken bygger på en objektiv adfærdsstandard, der er baseret på en hypotetisk person, som fuldt ud behersker den medicinske videnskab og erfaring på vedkommende område, og som i enhver situation handler i overensstemmelse hermed i det omfang, de ydre omstændigheder gør dette muligt.
Det er således uden betydning for patientens mulighed for at opnå erstatning, om den konkrete læge har en viden, som ligger på dette høje niveau, om han er speciallæge på området, om han eller nogen anden har udvist uagtsomhed ved at overlade behandlingen til ham, eller om det overhovedet var muligt i den givne situation at overlade behandlingen til en læge, hvis kvalifikationer modsvarer specialistmålestokken.
Dette medfører f.eks., at den behandling der gives af den uerfarne yngre læge, som passer skadestuen, sammenlignes med den behandling en erfaren specialist ville have givet i samme situation. Dette gælder både hvad angår hans evne til at diagnosticere og til at behandle skaden eller sygdommen.
Specialistmålestokken anvendes ved vurderingen af alle faser af undersøgelse og behandling af patienten, herunder undersøgelse med henblik på diagnosticering af patientens sygdom, tolkning af sygdomssymptomer med henblik på diagnosestillelse, beslutninger om iværksættelse af behandling og om valg af behandlingsmåde og udførelse af selve behandlingen samt det efterfølgende tilsyn med og kontrol af patientens tilstand.
I alle disse faser af behandlingen må det vurderes, om den erfarne specialist med overvejende sandsynlighed ville have handlet anderledes.
Der må ikke indgå noget facitræsonnement (bagklogskab) i vurderingen af, om specialistmålestokken er opfyldt. Om undersøgelse eller behandling er korrekt ud fra specialistmålestokken, skal således vurderes på grundlag af den viden om patientens tilstand m.v., som kunne opnås af den erfarne specialist på det pågældende tidspunkt, og ikke ud fra den viden, som senere erhverves, når skaden er sket.
Særligt i forbindelse med forkert diagnosticering er det fristende at anvende et facitræsonnement. Det vil imidlertid være forkert, idet det afgørende er, om der blev iværksat de undersøgelser, som en erfaren specialist ville have iværksat på baggrund af patientens klager, objektive symptomer m.v., og om en korrekt tolkning på grundlag af medicinsk videnskab og erfaring af sådanne undersøgelsesresultater ville have resulteret i, at den rigtige diagnose blev stillet.
Det afgørende ved vurderingen er, om den erfarne specialist, under de i øvrigt givne forhold, ville have handlet anderledes. Det følger heraf, at der skal tages hensyn til den konkrete undersøgelses- og behandlingssituation, herunder de ydre faciliteter, der stod til rådighed, og tidsfaktoren ved et nødvendigt akut indgreb m.v.
Hvis f.eks. en patient indlægges i en akut livstruende situation på et mindre sygehus, hvor der ikke findes avanceret udstyr, og hvis patienten ikke kan tåle at blive flyttet til specialsygehus, skal specialistmålestokken anvendes på grundlag af, hvad den erfarne specialist ville have kunnet udrette under disse forhold – og ikke under de optimale forhold på et specialiseret sygehus.
Specialistmålestokken kan omhandle et bredt spekter af tilfælde – fra grove fejl, som er egentlig culpøse, til tilfælde, hvor der ikke foreligger den mindste fejl. Det er jo f.eks. ikke en fejl, at en yngre reservelæge ikke besidder en erfaren specialists viden. Reglen er derfor heller ikke rettet mod den enkelte sundhedspersons handlemåde, men alene udtryk for en objektiviseret målestok for, hvornår der kan ydes erstatning til patienter.
Reglen tager i modsætning til rimelighedsreglen, der omtales nedenfor under afsnit 2.3.4, ikke hensyn til, hvorvidt den grundlidelse, patienten behandles for, er alvorlig eller ej. Det vil sige, at selv meget alvorligt syge patienter kan få erstatning for en behandlingsskade, hvis en erfaren specialist ville have handlet anderledes i situationen.
I modsætning til bl.a. Sundhedsvæsenets Patientklagenævn formulerer Patientforsikringsforeningen sine afgørelser uden angivelse af sundhedspersonernes navne, og det præciseres altid, at man ikke tager stilling til, om der er begået fejl. Patientforsikringsforeningen fokuserer således i sine afgørelser på, hvad optimal behandling ville have tilsagt i en konkret situation, og nævner i den forbindelse ikke, hvilken afdeling på sygehuset eller hvilken sundhedsperson der har forestået behandlingen.
Patientforsikringsforeningen underretter i intet tilfælde Sundhedsstyrelsen eller Sundhedsvæsenets Patientklagenævn om sine afgørelser. Patientforsikringsforeningens afgørelser har således ikke konsekvenser efter lægeloven for de læger, som ikke har handlet i overensstemmelse med specialistmålestokken.
2.3.2. Apparatursvigt (§ 2, stk. 1, nr. 2)
Reglen i § 2, stk. 1, nr. 2, omfatter tilfælde, hvor skadesårsagen er fejl eller svigt i det apparatur eller udstyr i øvrigt, som blev anvendt i forbindelse med behandlingen eller undersøgelsen. Der er tale om en regel, der på helt objektivt grundlag yder erstatning for materialesvigt. Reglen omfatter f.eks. narkoseapparater, respiratorer og sprøjter, men også mere ukompliceret udstyr som krykkestokke, varmemadrasser og lignende er omfattet.
I Patientforsikringsforeningens praksis er bestemmelsen blevet brugt i sager om hofteoperationer, hvor der er anvendt Boneloc-cement, idet det er lagt til grund, at bestemmelsen omfatter ting, der indopereres i patienten med henblik på at støtte naturlige organers funktion.
Reglen kan også anvendes i tilfælde, hvor undersøgelsesresultater er blevet forkerte som følge af funktionsfejl i teknisk apparatur, hvilket har resulteret i, at der er blevet stillet en forkert diagnose. Reglen omfatter også apparater, der svigter, fungerer forkert eller bryder sammen med skade til følge.
2.3.3. Alternativ metode eller teknik (§ 2, stk. 1, nr. 3)
Den tredje gruppe (§ 2, stk. 1, nr. 3) omfatter tilfælde, hvor skaden kunne være undgået ved hjælp af en anden og lige så effektiv behandlingsteknik eller behandlingsmetode. Reglen indebærer, at man efterfølgende, dvs. efter at behandlingen er blevet gennemført og skaden er indtruffet, foretager en vurdering af, om skaden kunne være undgået, hvis lægen havde valgt en anden behandlingsmåde. Som eksempel kan nævnes den situation, hvor der i forbindelse med et kirurgisk indgreb rammes en nerve, som ikke ville være ramt, hvis snittet var blevet lagt et andet sted, forudsat dette faktisk var muligt. Reglen gælder ikke for diagnoseskader.
Det er uden betydning, om lægen i den konkrete sag ikke kendte til den alternative metode eller teknik. Der lægges heller ikke vægt på, om den alternative metode eller teknik rent faktisk var til rådighed på det pågældende sygehus, som patienten var under behandling på.
Ved vurdering af ligeværdigheden mellem flere metoder eller teknikker anvendes specialist-målestokken. Således kan metoder eller teknikker kun anses for ligeværdige alternativer, hvis en erfaren specialist ville have fundet, at der var reel valgmulighed mellem de alternative metoder eller teknikker.
Bestemmelsen anvendes meget lidt i praksis, idet det er yderst sjældent, at 2 metoder eller en metode og teknik kan siges at være ligeværdige. Metoder eller teknikker, der umiddelbart kan fremstå som lige gode eller effektive, viser sig ofte i det konkrete tilfælde ikke at være ligeværdige alternativer. Meget ofte må det ud fra en lægefaglig vurdering lægges til grund, at én metode for lige netop den pågældende patient er bedre end de øvrige metoder.
2.3.4. Rimelighedsreglen (§ 2, stk. 1, nr. 4)
Reglen i § 2, stk. 1, nr. 4, er en opsamlingsbestemmelse, der opfanger en del af de skader, der falder igennem de 3 første grupper, men hvor det findes urimeligt, at patienten skal tåle skaden uden ret til erstatning. Efter bestemmelsen kan der ydes erstatning, hvis der indtræder skade i form af infektioner eller andre komplikationer, der er mere omfattende, end hvad patienten med rimelighed må tåle.
Ved rimelighedsvurderingen skal der tages hensyn til skadens alvor, patientens sygdom og helbredstilstand i øvrigt samt til skadens sjældenhed og mulighederne i øvrigt for at tage risikoen for dens indtræden i betragtning. Jo mere alvorlig grundsygdommen er, jo større risiko ved behandlingen må patienten acceptere. Erstatning kan bl.a. gives i tilfælde, hvor der ved et kirurgisk indgreb mod en mindre alvorlig sygdom sker en nervelæsion, som invaliderer patienten.
Bestemmelsen var en nyskabelse i forhold til de øvrige, lignende erstatningsordninger i Norden, idet der åbnedes mulighed for generelt at give erstatning for uundgåelige skader, når blot der var et misforhold mellem den oprindelige sygdoms omfang og skadens omfang. De øvrige nordiske ordninger har netop når det gjaldt uundgåelige skader, været mere tilbageholdende, idet man frygtede, at det ikke i tilstrækkeligt omfang var muligt at styre antallet af omfattede skader og dermed udgifterne til ordningen. Derfor har dækningen af uundgåelige skader oftest været begrænset til visse komplikationsarter, typisk infektioner.
Reglen anvendes hyppigt i Patientforsikringsforeningens praksis, og den har gjort det muligt at tilkende erstatning i tilfælde, hvor det i offentligheden tidligere blev anset for urimeligt, at patienterne ikke kunne få erstatning som følge af de dagældende erstatningsregler.
I forbindelse med rimelighedsvurderingen skal der som nævnt bl.a. tages hensyn til skadens sjældenhed. Grænsen for, hvornår en skade betragtes som sjælden, ligger sædvanligvis ved 1-2 %. Skader der indtræder hyppigere, falder som udgangspunkt for sjældenhedskriteriet og kan derfor ikke give erstatning. Dette kriterium har i praksis voldt visse fortolkningsproblemer, idet det ikke klart fremgår, om det er selve den pågældende komplikation eller den opståede skade, der skal være sjælden.
Til illustration af problemstillingen kan nævnes,
at ved operationer for diskusprolaps indtræder en bestemt infektionstype
– discitis – i mere end 2 % af operationerne, men medfører kun i 1/2-1 %
af tilfældene alvorlige og varige skader. For den patient, der har
pådraget sig en alvorlig skade, er det i et sådant tilfælde afgørende,
om sjældenhedskriteriet knytter sig til komplikationens art eller den
opståede skade. Eftersom et afslag på
erstatning synes åbenbart urimeligt, har Patientforsikringsforeningen
lagt sig fast på, at det afgørende må være, hvor sjælden den opståede
skade er.
Uanset om man vælger at vurdere sjældenhedskriteriet på baggrund af komplikationens eller skadens sjældenhed, så er det klart, at sjældenheden ikke kan være den eneste betingelse. I så fald ville man komme til at betale erstatning til de patienter, der med en alvorlig og livstruende sygdom blev reddet, men som blev påført en lille og relativ bagatelagtig skade, blot fordi den var "sjælden".
Begrænsningen er søgt opstillet gennem kravet om, at der skal tages hensyn til skadens alvor.
Hvor sjældenhedskriteriet opererer med et helt generelt krav om sjældenhed, så er alvorlighedskriteriet relativt. Det vil sige, at skadens alvor skal sættes i forhold til sygdommens alvor hos den konkrete patient.
Ifølge lovbemærkningerne kan der ikke ydes erstatning, selv om en komplikation isoleret betragtet har alvorlige følger for patienten, hvis grundsygdommen indebar en nærliggende risiko for alvorlig invaliditet eller patientens død, dersom behandlingen ikke var blevet sat i værk. Jf. også Bo von Eyben: "Patientforsikring" (1993), side 167.
For at en skade er tilstrækkelig alvorlig, skal der altså som udgangspunkt være tale om, at de faktiske følger af komplikationen er større, end de måtte forventes at være blevet af grundsygdommen, hvis den ikke var behandlet.
I visse tilfælde vil denne fortolkning af reglen imidlertid kunne medføre urimelige afgørelser. Som eksempel herpå kan nævnes en lejringsbetinget nerveskade, der opstår i forbindelse med operation for blindtarmsbetændelse. Skaden medfører en livsvarig lammelse af et ben. Ubehandlet er blindtarmsbetændelse en sygdom, der medfører nærliggende risiko for svær invaliditet eller død. Anvender man her ovennævnte fortolkning af kriteriet om relativ alvor, betyder det, at patienten ikke skulle være berettiget til erstatning. Det samme gælder ved eksempelvis lungebetændelse, der i dag let behandles med penicillin, men som ubehandlet kan medføre nedsat lungefunktion eller døden.
Resultaterne synes åbenbart urimelige, hvilket skyldes, at de alvorlige følger er underordnede, når i øvrigt den behandling, der kurerer sygdommen, er forholdsvis banal.
Der kan også ske urimelige tilkendelser af erstatning i tilfælde, hvor grundsygdommen ubehandlet ikke vil medføre alvorlige følger for patienten. Dette kan være tilfældet, hvor behandlingen ud fra en samlet vurdering må anses for relativ alvorlig, eksempelvis på grund af en række latente risici ved behandlingen.
Det forekommer eksempelvis ikke rimeligt at tilkende en kvinde, der får foretaget brystformindskende operation, erstatning for selv små komplikationsfølger, blot fordi grundlidelsen ubehandlet ikke medfører fare for patienten. Når dette virker urimeligt, skyldes det, at det indgreb der foretages, er ganske omfangsrigt og indeholder relativ stor risiko for alvorlige skader.
Det forekommer ikke altid rimeligt at give erstatning blot fordi en mindre, meget sjælden risiko er realiseret, når behandlingen i øvrigt er forbundet med en række kendte, alvorlige risici som lykkeligvis ikke realiseredes. Det er med de givne eksempler klart, at grundsygdommen som den ville være forløbet ubehandlet, ikke altid er et tilstrækkeligt kriterium ved vurderingen af, om en skade er relativ alvorlig.
Patientforsikringsforeningen har på den baggrund ved fortolkningen af rimelighedsreglen fundet det nødvendigt også at inddrage farligheden af den nødvendige behandling og den efterfølgende prognose for helbredelse, når grundsygdommens og skadens alvor skal sammenlignes.
Indhold kapitel 2
2.4. Udmåling af erstatning
Udgangspunktet er, at alle erstatninger udmåles efter reglerne i lov om erstatningsansvar, og at almindelige erstatningsansvarsregler i øvrigt finder anvendelse på erstatningskravet. Den vigtigste undtagelse er, at erstatning ikke ydes for mindre alvorlige skader, idet det kræves, at patientens erstatningskrav overstiger 10.000 kr. Oprindeligt var denne undergrænse for erstatning på 20.000 kr., men ved lov nr. 1227 af 27. december 1996 blev grænsen nedsat til de nuværende 10.000 kr. for at give flere patienter mulighed for at få erstatning for skader i sygehusvæsenet. Lovændringen fik virkning straks, således at den gælder for alle sager, som afgøres af Patientforsikringsforeningen den 1. januar 1997 eller senere.
Det gælder generelt ved udmåling af erstatning, at det der kan erstattes, er følgerne af patientskaden, og ikke følgerne af den sygdom eller lidelse, som patienten blev indlagt for (grundlidelsen).
Lov om erstatningsansvar giver mulighed for at tilkende erstatning for følgende poster:
– Helbredelsesudgifter og andet tab.
– Tabt arbejdsfortjeneste.
– Svie og smerte.
– Varigt mén.
– Tab af erhvervsevne.
– Tab af forsørger og udgifter til begravelse.
– Renter.
2.4.1. Helbredelsesudgifter og andet tab
Helbredelsesudgifter og andet tab omfatter rimelige udgifter til eksempelvis medicin og behandling. Ligeledes kan rimelige transportudgifter til og fra sygehuset samt omkostninger til hjælpemidler erstattes. Normalt kan disse udgifter dog kun erstattes frem til stationærtidspunktet, dvs. det tidspunkt, hvor patientens tilstand ikke kan forventes at blive bedre selv ved yderligere behandling. Livsvarige udgifter til f.eks. medicin eller visse behandlinger som følge af skaden kan i et vist omfang erstattes som en éngangsudgift.
Som eksempler på "andet tab" kan nævnes de økonomiske tab, der kan opstå som følge af forlængelse af et uddannelsesforløb, udgifter til hjemmehjælp, hundepasning m.v. Derimod kan patientens udgifter til advokatbistand normalt ikke erstattes, jf. Østre Landsrets dom af 13. november 1996, gengivet i Ugeskrift for Retsvæsen 1997 side 226.
2.4.2. Tabt arbejdsfortjeneste
Erstatningen for tabt arbejdsfortjeneste vil typisk udgøre forskellen mellem den forventede løn og de sygedagpenge, der er modtaget i perioden fra patientskadens indtræden frem til stationærtidspunktet. Der kan ydes erstatning for tabt arbejdsfortjeneste for den forlængede sygeperiode, frem til arbejdet genoptages, eller frem til stationærtidspunktet.
For selvstændigt erhvervsdrivende beregnes erstatningen for tabt arbejdsfortjeneste som et driftstab. Erstatning for tabt arbejdsfortjeneste er indkomstskattepligtig.
2.4.3. Svie og smerte
Svie og smerte godtgøres ligesom erstatning for tabt arbejdsfortjeneste frem til det tidspunkt, hvor arbejdet genoptages, eller hvor tilstanden er medicinsk stationær. I særlige tilfælde kan der ydes godtgørelse for svie og smerte, selv om skadelidte ikke er syg.
Godtgørelsen udgør pr. 1. januar 1997 160 kr. pr. sengeliggende/indlæggelsesdag og 70 kr. pr. sygedag, hvor man ikke er sengeliggende/indlagt. Overstiger godtgørelsen 23.000 kr., vil den blive fastsat skønsmæssigt af Patientforsikringsforeningen, jf. lov om erstatningsansvar § 3, sidste pkt. Godtgørelse for svie og smerte er ikke skattepligtig, men renterne heraf er skattepligtige.
2.4.4. Varigt mén
Har skaden givet varige helbredsmæssige følger, kan der ydes godtgørelse for varigt mén. Det er dog en betingelse, at den del af ménet, som skyldes patientskaden (merménet), er 5 % eller derover. Ménet fastsættes i procent, og godtgørelsen udgør pr. 1. januar 1997 3.040 kr. pr. procent.
Méngraden fastsættes på det tidspunkt, hvor det er lægeligt skønnet, at tilstanden er medicinsk stationær. Godtgørelsen udbetales som et éngangsbeløb. Der er fastsat regler om nedsættelse af godtgørelsen for personer over 60 år.
Godtgørelse for varigt mén er ikke skattepligtig, men renterne heraf er skattepligtige.
2.4.5. Tab af erhvervsevne
Erstatning for tab af erhvervsevne ydes, såfremt patientskaden har medført en fremtidig varig indtægtsnedgang, eller såfremt det må forventes, at fremtidsmulighederne for at bibeholde den nuværende indtægt er væsentligt forringede.
Tab af erhvervsevne udgør forskellen mellem den indtægt, som man kunne have forventet at optjene, hvis skaden ikke var sket, og den indtægt, som man efter skaden har mulighed for at opnå ved en rimelig udnyttelse af erhvervsevnen. Tab af erhvervsevne angives i procent. Erstatningen beregnes herefter på grundlag af årslønnen de seneste 12 måneder før patientskaden ganget med en faktor på 6 og med den fastsatte procent. Årslønnen kan maksimalt udgøre 532.000 kr. pr. 1. januar 1997.
Der ydes ikke erstatning, hvis erhvervsevnetabsprocenten er fastsat til under 15 %. Erstatningen nedsættes for personer over 55 år.
Børn eller unge under uddannelse og hjemmearbejdende uden løn, som ikke eller kun i begrænset omfang har erhvervsindtægt, har også mulighed for at få tilkendt erstatning for erhvervsevnetab. Dog gælder der her nogle særlige beregningsregler.
Erstatning for erhvervsevnetab er ikke indkomstskattepligtig, men renterne heraf er skattepligtige.
2.4.6. Tab af forsørger, og udgifter til begravelse
Der kan kræves erstatning for tab af forsørger og udgifter til begravelse til en ægtefælle eller samlever, hvis patienten er død som følge af patientskaden. Erstatning for tab af forsørger til en ægtefælle eller samlever udgør 30 % af den erstatning, afdøde ville have opnået ved fuldstændigt tab af erhvervsevnen. Minimumserstatningen udgør pr. 1. januar 1997 342.000 kr.
Var afdøde hjemmearbejdende eller studerende uden løn, udgør erstatningen pr. 1. januar 1997 362.000 kr. Der sker dog nedsættelse på grund af alder, se de tilsvarende regler vedrørende erhvervsevnetab. Børn tilkendes en erstatning svarende til de børnebidrag, som afdøde kunne være pålagt at betale til barnet på uheldstidspunktet frem til det fyldte 18. år. Var afdøde eneforsørger, forhøjes erstatningen med 100 %. Normalbidraget udgør pr. 1. januar 1997 8.700 kr.
2.4.7. Renter
Godtgørelse for svie og smerte og varigt mén samt erstatning for erhvervsevnetab og forsørgertab forrentes fra skadedatoen med diskontoen + 5 %. Øvrige poster kan kræves forrentet efter rentelovens regler.
Indhold kapitel 22.5. Erstatningsudbetalinger i perioden 1992-1996
Erstatningsudbetalingerne sker ofte først ganske lang tid efter, at patienterne har fået meddelelse om, at de er berettiget til erstatning. Dette beror på flere forhold, der omtales i det følgende:
– Patienterne skal ofte til en undersøgelse hos en speciallæge for at få vurderet deres helbredstilstand efter patientskaden. Der kan være betydelig ventetid på sådanne undersøgelser.
– Patientens tilstand skal være medicinsk stationær.
– Patienten skal ofte indsende oplysningsskemaer og dokumentation i form af lønsedler, regninger, årsregnskaber m.v.
– Der skal undertiden indhentes pensionsakter fra kommunen og senere tilkomne journaler m.v.
– Sagen skal gennemgå en fornyet lægelig vurdering med henblik på fastsættelse af evt. varigt mén og svie og smerte.
– Der skal foretages en vurdering af patientens fremtidige erhvervsmuligheder med henblik på beregning af evt. erhvervsevnetab.
Disse forhold bevirker, at der kan gå op til 2 år fra tidspunktet for anmeldelsen, og indtil der udbetales erstatning. Patientforsikringsforeningen tilstræber derfor, at der så hurtigt som muligt kan træffes afgørelse om acontogodtgørelser eller træffes delafgørelser om enkelte erstatningsposter.
Tilkendt erstatning* fordelt efter udbetalingsår i perioden fra 1. juli 1992 til den
31. december 1996
| 1992 | 1993 | 1994 | 1995 | 1996 | Udbetalt i alt |
| 0 | 5.762.495 | 21.879.143 | 65.358.526 | 83.375.329 | 176.375.493 |
Tilkendt erstatning* fordelt efter anmeldelsesår i perioden fra 1. juli 1992 til den
31. december 1996
| 1992 | 1993 | 1994 | 1995 | 1996 | Udbetalt i alt |
| 11.056.648 | 46.385.187 | 63.454.455 | 47.474.162 | 8.005.041 | 176.375.493 |
*ekskl. renter
De samlede udbetalinger fordeler sig med en gennemsnitlig udbetaling på godt 140.000 kr., ekskl. renter, i hver sag, hvor der tilkendes erstatning.
Indhold kapitel 2
2.6. Erstatningsansvar og forsikringspligt
Erstatningsansvaret efter patientforsikringsloven påhviler de driftsansvarlige for sygehusvæsenet, jf. lovens § 9, stk. 1, nr. 1. For offentlige sygehuse er det således amtskommunerne og Hovedstadens Sygehusfællesskab, der har erstatningspligten, mens ansvaret for de få private sygehuse, der er omfattet af loven, påhviler sygehusets ledelse.
Amtskommunerne og Hovedstadens Sygehusfællesskab kan enten tegne en forsikring til dækning af deres erstatningsansvar eller vælge at være selvforsikrende. I praksis har langt de fleste amter valgt at tegne en forsikring. For de private sygehuse er der derimod krav om, at erstatningspligten skal være dækket af en forsikring.
Ifølge lovens § 9, stk. 1, nr. 2, påhviler der erstatningsansvar for driftsansvarlige for institutioner, der foretager biomedicinske forsøg på sunde forsøgspersoner og driftsansvarlige for institutioner, der forestår donorvirksomhed. Reglen har kun selvstændig betydning, hvis den pågældende forsøgs- og donorvirksomhed foregår på universiteter og andre højere læreanstalter eller i privat regi under direkte ansvar for universitetet m.v.
For så vidt angår skader i forbindelse med biomedicinske forsøg i den primære sundhedssektor er der fastsat en særlig erstatningsregel i lovens § 9, stk. 2. Det blev ikke fundet hensigtsmæssigt direkte at pålægge de privatpraktiserende sundhedspersoner erstatningspligt for disse forsøg, eftersom der kun udføres meget få forsøg i den primære sundhedssektor. Erstatningspligten er i stedet pålagt den amtskommune eller Hovedstadens Sygehusfællesskab, hvori den ansvarlige for forsøget har sin praksis.
Indhold kapitel 2
2.7. Patientforsikringsforeningen
2.7.1. Medlemmer og organisation
Administrationen af lov om patientforsikring er henlagt til en forening – Patientforsikringsforeningen – der består af de forsikringsselskaber, der har tegnet forsikringer efter loven.
Foreningen er patientforsikringsordningens centrale organ, idet foreningen behandler alle erstatningssager efter loven.
Selve medlemskabet af Patientforsikringsforeningen opstår automatisk ved, at et forsikringsselskab tegner forsikring i henhold til loven og giver sundhedsministeren underretning herom. Selvforsikrende myndigheder, f.eks. Vestsjællands Amt, er ikke som sådanne medlemmer af foreningen, selv om skader, der indtræffer inden for deres område, er omfattet af foreningens kompetence. Selvforsikrende myndigheder er dog repræsenteret i foreningens bestyrelse, jf. nedenfor.
Patientforsikringsforeningens etablering, bestyrelsens sammensætning, de nærmere regler vedrørende opgaver samt foreningens drift og økonomi er reguleret i Sundhedsministeriets bekendtgørelse nr. 31 af 20. januar 1992 om vedtægter for Foreningen af Patientforsikringsselskaber (Patientforsikringsforeningen).
I henhold til vedtægternes § 6 ledes foreningen af en bestyrelse, der består af 7 medlemmer. 1 medlem udpeges af sundhedsministeren. De øvrige 6 medlemmer udpeges af forsikringsgiverne og de selvforsikrende myndigheder i forhold til henholdsvis forsikringsgivernes samlede årlige præmieindtægter og et af bestyrelsen for de selvforsikrende myndigheder skønsmæssigt beregnet præmiebeløb svarende til risikoen. De selvforsikrende myndigheder har dog altid ret til at udpege mindst et medlem til bestyrelsen.
Bestyrelsens opgave er at sørge for en forsvarlig organisation og tilrettelæggelse af foreningens virksomhed, jf. forretningsordenens § 4, stk. 1.
Foreningens daglige virksomhed varetages ikke af bestyrelsen, men af et sekretariat, der ledes af en af bestyrelsen ansat person. Bestyrelsen skal således kun beskæftige sig med generelle spørgsmål, herunder spørgsmål om sekretariatets varetagelse af de opgaver, der er pålagt foreningen, hvorimod behandlingen af enkeltsager udelukkende finder sted i sekretariatet. I forretningsordenens § 4, stk. 1, er dog tilføjet den modifikation, at bestyrelsen i ganske særlige tilfælde kan tage stilling til principielle enkeltsager vedrørende administrationen af lov om patientforsikring og regler fastsat i medfør heraf.
Skemaet nedenfor viser medlemsfordelingen i perioden 1992-1996*.
| Forsikringsselskab | 1992 | 1993 | 1994 | 1995 | 1996 |
|---|---|---|---|---|---|
| KgF | 99,2 | 98,9 | 97,42 | 91,86 | 66,54 |
| Kgl. Brand | 0,40 | 0,8 | 1,17 | 6,71 | 32,09 |
| Zürich Forsikring | 0,40 | 0,3 | 1,15 | 1,09 | 0,96 |
| Winthertur | 0 | 0 | 0,26 | 0,26 | 0,41 |
| Selvforsikrende | |||||
| Vestsjællands Amt | 45,2 | 45,2 | 44,94 | 44,54 | 50,68 |
| Rigshospitalet | 53,1 | 53,1 | 53,58 | 53,99 | 0 |
| Undervisningsmin. | 1,70 | 1,70 | 1,70 | 1,51 | 1,88 |
| Ringkøbing Amt | 0 | 0 | 0 | 0 | 47,44 |
*Tallene er angivet i procent og viser fordelingen mellem forsikringsselskaber indbyrdes og tilsvarende for de selvforsikrende myndigheder.
Udgifterne til foreningens drift og udgifter i øvrigt, der pålægges foreningen i henhold til loven, afholdes af forsikringsselskaberne og de selvforsikrende myndigheder. Fordelingen sker efter en fordelingsnøgle, som er fastsat i vedtægterne, og som svarer til den, der anvendes ved fordelingen af bestyrelsesposter m.v. Patientforsikringsforeningen har udgifter til personale, lokaler og kontorfaciliteter samt – som en særlig post – udgifter til drift af Patientskadeankenævnet, jf. lovens § 14, stk. 8.
I figuren nedenfor vises udviklingen i administrationsomkostninger for 1992-1996.
Udviklingen i administrations- og lønomkostninger
| År | 1992* | 1993 | 1994 | 1995 | 1996 |
|---|---|---|---|---|---|
| Adm.omk. i PFF i alt | 2.499.894 | 6.018.463 | 7.557.739 | 11.946.410 | 15.180.527 |
| Heraf lønomk. | 583.861 | 3.146.644 | 5.052.513 | 8.069.088 | 10.217.278 |
| PSAN** | 0 | 164.614 | 486.107 | 1.270.000 | 2.280.712 |
* Ordningen trådte først i kraft 1. juli 1992, omkostningerne vedrører således kun årets sidste 6 måneder.
** Forkortelse for Patientskadeankenævnet.
Årsagen til de stigende administrationsomkostninger skal findes i et stadigt stigende antal anmeldelser, der har medført behov for et stadigt stigende antal juridiske sagsbehandlere, lægekonsulenter og assistenter. Lønomkostningerne udgør derfor også en stigende andel af administrationsomkostningerne.
For så vidt angår 1992 trådte ordningen først i kraft i juli måned, ligesom en stor del af administrationsomkostningerne det første år vedrørte etablering af ordningen, herunder indretning af kontorer, anskaffelse af edb-udstyr og lignende.
2.7.2. Sagsbehandling
Efter lovens § 13, stk. 1, 1. pkt., modtager, oplyser og afgør Patientforsikringsforeningen alle erstatningssager efter loven. Dette gælder også skader, der vedrører selvforsikrende myndigheder. Sagsbehandlingen varetages af foreningens sekretariat, der består af omkring 30 fuldtidsansatte medarbejdere, hovedsageligt jurister, samt et antal lægelige konsulenter inden for de forskellige medicinske specialer.
Anmeldelserne sker rent praktisk på to skadeanmeldelsesblanketter – en som udfyldes af patienten, og en anden, som skal udfyldes af sygehuset. Patienten skal sørge for, at anmeldelsen kommer Patientforsikringsforeningen i hænde hurtigst muligt, og det er patienten, der må sørge for, at erstatningskrav anmeldes, inden der indtræder forældelse. Anmeldelsesblanketten indeholder vejledning om, hvortil den skal sendes, og et uddrag af loven.
Sygehusets anmeldelse skal indeholde oplysning om, hvordan sygehuset har opfattet skadeforløbet, og anmeldelsesblanketten indeholder en opfordring til, at alt relevant materiale, herunder journaler, vedlægges.
Det vil i høj grad være den enkelte læge eller sygeplejerske, der skal tage initiativet til, at skaderne bliver anmeldt, da disse normalt har bedst mulighed for at konstatere, om der er indtrådt en skade, som kan erstattes. Det er derfor uhyre vigtigt, at sundhedspersonalet har tillid til, at anmeldelse kan ske, uden at oplysningerne videregives til Sundhedsstyrelsen og Sundhedsvæsenets Patientklagenævn.
Der påhviler ikke sundhedspersonalet nogen pligt til at anmelde skader, men undladelse af at henlede patientens opmærksomhed på erstatningsmuligheden kan efter omstændighederne medføre et erstatningsansvar for sundhedspersonen.
Når en skade er anmeldt til Patientforsikringsforeningen, er det foreningens opgave at oplyse sagen. Det påhviler foreningen af egen drift at indhente alle de oplysninger, som er nødvendige for at kunne tage stilling til, om patienten er berettiget til erstatning efter loven og – i bekræftende fald – foretage erstatningsberegning.
I visse tilfælde vil foreningen kunne afgøre, om der kan ydes erstatning eller ej alene ud fra anmeldelserne, f.eks. hvis skaden vedrører behandlinger, der er sket før lovens ikrafttræden, eller hvis det er åbenbart, at lovens minimumskrav om, at erstatningen skal andrage mindst 10.000 kr., ikke er opfyldt.
I de fleste tilfælde vil det imidlertid være nødvendigt, at der, ud over en juridisk vurdering, foretages en lægelig vurdering. Denne kan foretages af foreningens faste lægekonsulenter samt en tandlægekonsulent, men der kan også indhentes supplerende udtalelser og erklæringer fra mere løst tilknyttede speciallæger eller fra det pågældende sygehus.
Fastsættelse af méngrad og erhvervsevnetab foretages også af Patientforsikringsforeningens egne læger og jurister, men patienten og foreningen kan indhente udtalelse fra Arbejdsskadestyrelsen om méngraden og erhvervsevnetabsprocenten.
Da det således påhviler Patientforsikringsforeningen at oplyse sagerne fuldt ud og dermed varetage patienternes interesser, kan der normalt ikke ske dækning af patientens eventuelle udgifter til advokatbistand eller anden juridisk bistand, jf. afsnit 2.4.1.
Patientforsikringsforeningens sagsbehandling er underlagt forvaltningslovens regler om bl.a. aktindsigt for parter, tavshedspligt og begrundelse. Dette er en følge af bekendtgørelse nr. 652 af 23. juli 1992 om forvaltningslovens anvendelse på Patientforsikringsforeningens virksomhed. Derimod gælder offentlighedsloven ikke for Patientforsikringsforeningen.
Folketingets Ombudsmand har tilkendegivet, at Patientforsikringsforeningen er en privat organisation og som sådan ikke omfattet af ombudsmandens virksomhed. Efter § 7, stk. 4, i lov nr. 473 af 12. juni 1996 om Folketingets Ombudsmand er det overladt til ombudsmanden selv at beslutte, om organer som Patientforsikringsforeningen, der er underlagt forvaltningsloven, skal være omfattet af ombudsmandens kompetence.
2.7.3. Anmeldelser og afgørelser i perioden 1992-1996
Udviklingen i antallet af anmeldelser og afgørelser fremgår af nedenstående figur.
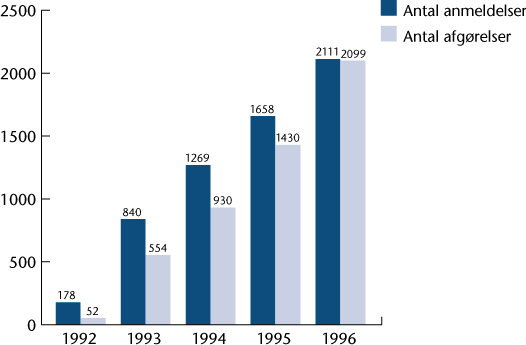
Patientforsikringsforeningen har i perioden 1992
til 1996 modtaget i alt 6.056 anmeldelser. Hvis man ser bort fra 1992,
hvor loven først havde virkning fra juli måned, er antallet af
anmeldelser steget med 51,1 % fra 1993 til 1994. Fra 1994 til 1995 er
antallet af anmeldelser steget med
30,6 %, og fra 1995 til 1996 med knap 27 %. Den gennemsnitlige
sagsbehandlingstid har i de seneste 3 år været ca. 6 måneder. Heraf
medgår ca. 3 måneder dog med at afvente materiale fra sygehuse,
lægeundersøgelser m.v.
Nedenfor vises udviklingen i anmeldelser fordelt efter skadeår.
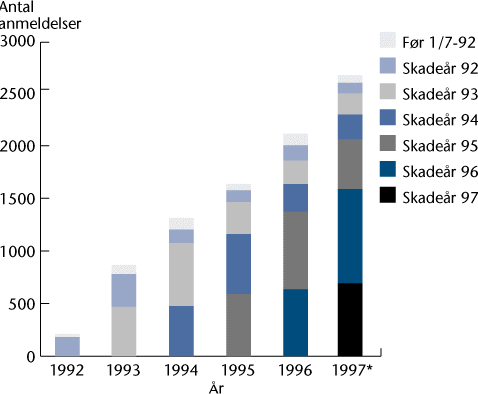
'
Årsagen til stigningen i antallet af anmeldelser er, som det fremgår af figuren ovenfor, at skaderne anmeldes med relativ stor forsinkelse. Figuren viser, at anmeldelserne hovedsagelig vedrører skader indtruffet i tidligere år.
Den procentuelle vækst i antallet af anmeldelser forventes nu at aftage, uanset at der fortsat bliver tale om en vækst. Således forventes antallet af anmeldelser årligt at stige med omkring 400 sager.
Udviklingen i antallet af verserende sager i 1996 fremgår af figuren på næste side. Som det kan ses, udgør ankesager og sager til erstatningsberegning efterhånden størstedelen af det samlede antal verserende sager.
Verserende sager i 1996
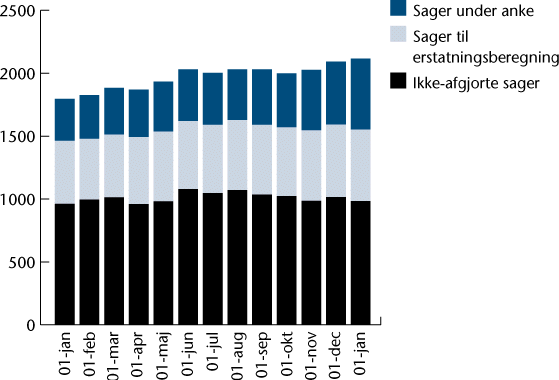
Erstatningsberegningen foretages først, når der er taget stilling til, om sagen er omfattet af patientforsikringslovens erstatningsbetingelser. I de tilfælde, hvor patienterne får meddelelse om, at deres sag er omfattet, skal der altid træffes mindst én yderligere afgørelse, ofte to eller tre yderligere afgørelser vedrørende erstatningsberegningen. Omkring 30 % af det samlede tidsforbrug i sagsbehandlingen anvendes på erstatningsberegning. Sådanne beregninger er ofte særdeles komplekse og meget tidskrævende.
Udviklingen i afgørelsespraksis i perioden 1992-1996
Af tabellen nedenfor fremgår, hvor mange anmeldelser der falder ind under lovens dækningsområde, og hvor mange der har måttet afvises, fordi de ikke er faldet ind under dækningsområdet. For så vidt angår de sager, der har måttet afvises, er afvisningsårsagen specificeret. De sager, der er faldet ind under loven, er samtidig opdelt således, at det fremgår i hvor mange af sagerne erstatningsbetingelserne har været opfyldt, og i hvor mange de ikke har været. Den procentuelle fordeling er ligeledes angivet.
| Afgørelsestype | Antal | % | Antal | % | Antal | % | Antal | % |
|---|---|---|---|---|---|---|---|---|
| 1992-93 | 1994 | 1995 | 1996 | |||||
| Inden for lovens dækningsområde | ||||||||
| Omfattet | 193 | 32,9 | 467 | 50,2 | 605 | 42,3 | 773 | 37,1 |
| Ikke berettiget til erstatning | 207 | 35,4 | 313 | 33,7 | 592 | 41,5 | 859 | 41,2 |
| I alt inden for lovens dækningsområde | 400 | 68,3 | 780 | 83,9 | 1197 | 83,8 | 1632 | 78,3 |
| Uden for lovens dækningsområde |
||||||||
| Åbenbart under 20.000 kr. | 68 | 11,7 | 36 | 3,8 | 79 | 5,5 | 131 | 6,3 |
| Før 1. juli 1992 | 83 | 14,2 | 48 | 5,2 | 69 | 4,8 | 109 | 5,2 |
| Ikke offentligt sygehus | 30 | 5,1 | 25 | 2,7 | 32 | 2,2 | 80 | 3,8 |
| Andet | 4 | 0,7 | 41 | 4,4 | 53 | 3,7 | 131 | 6,3 |
| I alt uden for dækningsområdet | 185 | 31,7 | 150 | 16,1 | 233 | 16,2 | 451 | 21,7 |
| Samlet antal afgørelser | 585 | 100 | 930 | 100 | 1430 | 100 | 2083 | 100 |
Der var med udgangen af 1996 truffet 5.028 afgørelser siden lovens ikrafttræden i juli 1992. I 42 % af sagerne er der truffet afgørelse om, at patienternes sag opfyldte lovens erstatningsbestemmelser.
Antallet af sager der afvises med, at erstatningsbeløbet er åbenbart under minimumsgrænsen, må forventes fremover at blive meget lille, idet grænsen som nævnt tidligere er nedsat til 10.000 kr. pr. 1. januar 1997. Det vil nu være meget vanskeligt ved sagens begyndelse at afvise nogen sager af denne grund, da det sjældent vil være "åbenbart", at erstatningsbeløbet ikke kan overstige denne grænse.
I tabellen på næste side er der redegjort for, efter hvilke bestemmelser de sager, der er faldet ind under lovens dækningsområde, er afgjort.
| Afgørelsestype | Antal | % | Antal | % | Antal | % | Antal | % |
|---|---|---|---|---|---|---|---|---|
| 1992-93 | 1994 | 1995 | 1996 | |||||
| Omfattet af §2, stk. 1, nr.1 (specialistreglen) | 91 | 22,7 | 199 | 25,6 | 209 | 17,4 | 298 | 18,3 |
| Omfattet af §2, stk. 1, nr.2 (apparatutsvigt) | 3 | 0,8 | 5 | 0,6 | 11 | 0,9 | 68 | 4,2 |
| Omfattet af §2, stk. 1, nr.3 (alternativ metode) | 3 | 0,8 | 9 | 1,2 | 15 | 1,3 | 15 | 0,9 |
| Omfattet af §2, stk. 1, nr.4 (rimelighedsreglen) | 44 | 10,9 | 133 | 17,1 | 199 | 16,6 | 260 | 15,9 |
| Omfattet af §3, stk.2 (ulykker) | 0 | 0,0 | 2 | 0,3 | 6 | 0,5 | 3 | 0,2 |
| Omfattet af §4, stk. 1 (donorer/forsøgspersoner) | 16 | 4,1 | 26 | 3,3 | 56 | 4,7 | 51 | 3,1 |
| Omfattet, men under 20.000 kr. | 36 | 8,9 | 93 | 11,8 | 109 | 9,1 | 78 | 4,8 |
| Erstatningsbetingelserne opfyldt, i alt | 193 | 48,2 | 467 | 59,9 | 605 | 50,5 | 773 | 47,4 |
| Erstatningsbetingelser ikke opfyldt | 207 | 51,8 | 313 | 40,1 | 592 | 49,5 | 859 | 52,6 |
| Inden for lovens dækningsområde, ialt | 400 | 100 | 780 | 100 | 1.197 | 100 | 1.632 | 100 |
I hele perioden fra 1992 har ca. 53,3 % af de patienter, hvis skade var sket inden for lovens dækningsområde, fået meddelelse om, at de var berettiget til erstatning, såfremt erstatningsbeløbet ville overstige minimumsgrænsen på 20.000 kr.
Den procentuelle andel af de sager der anerkendes, har været faldende, hvilket dog primært kan tilskrives et fald i antallet af sager, hvor sagerne efter anerkendelse har måttet afvises fordi erstatningsbeløbet ikke oversteg minimumsgrænsen. Dette må betragtes som tilfredsstillende.
Knap 20 % af de omfattede skader, eller 39,1 % af de anerkendte, er anset for omfattet af specialistreglen i lovens § 2, stk. 1, nr. 1. Selv om tallet umiddelbart virker ganske stort, dokumenterer det, at kun en meget begrænset del af de patienter der i dag opnår erstatning, ville have fået det efter de tidligere gældende regler. De øvrige ca. 60 % af de anerkendte skader ville ikke kunne anerkendes efter den dagældende culparegel, hvortil kommer, at end ikke hovedparten af de skader, der anerkendes efter specialistreglen, opfylder culpareglens krav om uagtsomhed.
Afgørelser efter apparaturreglen i § 2, stk. 1, nr. 2, og reglen om anvendelse af alternativ metode eller teknik i § 2, stk. 1, nr. 3, udgør en meget lille del af det samlede antal afgørelser. Således har de to bestemmelser i perioden 1992 til 1995 udgjort hver ca. 2 % eller mindre af det samlede antal anerkendte skader.
15,9 % af de omfattede skader, eller 31,2 % af de anerkendte, er anset for omfattet af rimelighedsreglen i § 2, stk. 1, nr. 4. Langt hovedparten af anerkendelserne sker således efter specialistreglen og rimelighedsreglen. Når antallet af anerkendelser efter rimelighedsreglen er mindre end antallet af anerkendelser efter specialistreglen, skyldes det primært, at sagen alene anerkendes efter rimelighedsreglen, såfremt andre kriterier ikke er opfyldt. Nogle af de skader, der er anerkendt efter specialistreglen, kunne således også være anerkendt efter rimelighedsreglen.
I den følgende figur er der foretaget en fordeling af anmeldelserne efter det speciale, inden for hvilket skaden er forvoldt. Den skadevoldende behandling har således ikke nødvendigvis fundet sted inden for det speciale, hvorunder patientens oprindelige indlæggelsesårsag henhører.
Det skal bemærkes, at lejringsbetingede nervelæsioner, infektioner generelt og infektioner i tilknytning til prolapsoperationer (discitis), fødselskomplikationer og ulykker er registreret særskilt.
Skadernes fordeling på skadetyper i 1996
| Kode | Skadetype | Total | % |
|---|---|---|---|
| 01 | Akutindlæg. | 16 | 1,38 |
| 02 | Intern medicin | 38 | 1,24 |
| 03 | Lungemedicin | 4 | 0,24 |
| 04 | Infektioner | 86 | 5,45 |
| 05 | Gigtsygdomme | 2 | 0,05 |
| 06 | Børnemedicin | 4 | 0,19 |
| 07 | Langtidsmedicin | 6 | 0,33 |
| 08 | Almen kirurgi | 105 | 9,24 |
| 09 | Ortopædkirurgi | 252 | 23,73 |
| 10 | Håndkirurgi | 31 | 4,83 |
| 11 | Neurokirugi | 114 | 7,48 |
| 12 | Thoraxkirurgi | 21 | 1,56 |
| 13 | Plastikkirurgi | 9 | 0,90 |
| 14 | Urologi | 45 | 2,79 |
| 15 | Børnekirurgi | 2 | 0,38 |
| 16 | Anæstesi | 13 | 0,95 |
| 17 | Gynækol./Obst | 33 | 3,55 |
| 18 | Øjne | 10 | 1,85 |
| 19 | Hals, næse, øre | 39 | 1,66 |
| 20 | Tand og kæbe | 14 | 1,42 |
| 21 | Røntgen | 1 | 0,28 |
| 22 | Onologi | 26 | 1,80 |
| 23 | Ulykker | 35 | 1,85 |
| 24 | Diverse | 22 | 3,55 |
| 25 | Donor | 40 | 3,03 |
| 26 | Lejring | 21 | 1,09 |
| 27 | Discitis | 11 | 0,76 |
| 28 | Fødselsskader | 21 | 1,61 |
| 29 | Boneloc | 101 | 4,78 |
| 30 | Lægemiddel | 42 | 1,99 |
| 31 | Uoplyst | 212 | 10,04 |
| I alt | 2.111 | 100,00 |
Som det fremgår, vedrører langt den overvejende del af anmeldelserne skader inden for de kirurgiske specialer.
Patientforsikringsforeningen vil i øvrigt gerne søge denne del af de statistiske oplysninger udviklet i et sådant omfang, at materialet er registreret med oplysninger, der i højere grad gør det muligt at anvende sagsmængden i forbindelse med videnskabelig medicinsk eller juridisk forskning.
Valg af registreringsmetoder er imidlertid ganske kompliceret. Patientforsikringsforeningen arbejder med at få fastlagt, hvorledes oplysningerne bedst registreres.
Indhold kapitel 2
2.8. Patientskadeankenævnet
2.8.1. Virksomhed og sammensætning
Patientskadeankenævnet er klageinstans for Patientforsikringsforeningens afgørelser efter lov om patientforsikring, jf. lovens § 15.
I modsætning til Patientforsikringsforeningen er Patientskadeankenævnet en offentlig myndighed. Organisatorisk henhører ankenævnet under Sundhedsministeriet, men i sin virksomhed er ankenævnet uafhængigt af ministeriet, der således ikke kan give nævnet instrukser om den enkelte sags behandling og afgørelse. Nævnets afgørelser kan indbringes for landsretten, men derimod ikke for nogen administrativ myndighed. Udgifterne til Patientskadeankenævnet afholdes af forsikringsselskaberne og de selvforsikrende myndigheder.
Ved lovens ikrafttræden bestod Patientskadeankenævnet af en afdeling med 9 medlemmer, men som følge af et stærkt stigende antal ankesager med deraf følgende meget lange berammelsestider blev ankenævnet udvidet ved lov nr. 1229 af 27. december 1996. Ankenævnet fungerer i dag i to sideordnede afdelinger, hvilket indebærer, at ankenævnets samlede antal afgjorte sager kan fordobles i forhold til tidligere.
Hver nævnsafdeling består af 9 medlemmer, der er udpeget på følgende måde, jf. § 14, stk. 2 og 3:
– En af sundhedsministeren udnævnt formand/næstformand, som skal være dommer,
– 1 medlem udpeget af sundhedsministeren,
– 2 sagkyndige medlemmer inden for lægevidenskab udpeget af Sundhedsstyrelsen,
– 2 medlemmer udpeget i fællesskab af Amtsrådsforeningen og Hovedstadens Sygehusfællesskab,
– 2 medlemmer udpeget af De Samvirkende Invalideorganisationer og
– 1 medlem udpeget af Forbrugerrådet.
Det påhviler formanden og næstformanden at sikre en ensartet praksis i hver nævnsafdeling.
Hvis der senere bliver behov for flere nævnsafdelinger, kan sundhedsministeren administrativt udpege flere medlemmer. Sundhedsministeren har endvidere mulighed for at bemyndige nævnets formand eller næstformand til at træffe afgørelse i sager, der ikke skønnes at frembyde tvivl.
Sundhedsministeriet stiller sekretariatsbistand til rådighed for ankenævnet. Sekretariatet består p.t. af 3 fuldmægtige (jurister), 3 kontorassistenter og en student. Herudover er en speciallæge i ortopædkirurgi tilknyttet sekretariatet som konsulent. Det skal nævnes, at Folketingets Ombudsmand i forbindelse med en konkret sag har udtalt, at Patientskadeankenævnet ikke er omfattet af ombudsmandens kompetence på grund af nævnets domstolslignende karakter.1)
1) Jf. lov nr. 473 af 12. juni 1996 om Folketingets Ombudsmand §7, stk. 3, hvor det er fastsat, at "ombudsmanden behandler ikke klager over nævn, der i betryggende former træffer afgørelse om tvister mellem private, selv om vedkommende nævn i anden sammenhæng betragtes som tilhørende den offentlige forvaltning".
2.8.2. Sagsbehandling
Klage over afgørelser truffet af Patientforsikringsforeningen skal indgives til Patientskadeankenævnets sekretariat inden 3 måneder efter, at klageren har fået meddelelse om afgørelsen. Nævnet kan dog se bort fra overskridelse af klagefristen, når der er særlig grund hertil.
Når nævnets sekretariat modtager en klage over en afgørelse fra Patientforsikringsforeningen, sendes klagen til Patientforsikringsforeningen med anmodning om en udtalelse og tilsendelse af sagens akter.
Klageberettiget er enhver, der har en retlig interesse i sagen, f.eks. patienten, vedkommende forsikringsselskab og forsikringstager (f.eks. en amtskommune). De behandlende sygehuslæger anses derimod ikke som klageberettigede. I stort set alle tilfælde kommer klagen fra en person, som anser sig for erstatningsberettiget efter loven.
Når Patientforsikringsforeningens udtalelse foreligger, sendes en kopi heraf til klager. Samtidig sendes en kopi af såvel udtalelsen som klagen til forsikringstager og amt/sygehus. Eventuelle bemærkninger til det fremsendte skal være nævnet i hænde inden 3 uger. Herefter vil sagen blive sat på til behandling i nævnet. Såfremt det under nævnsbehandlingen besluttes at indhente yderligere oplysninger, jf. nedenfor, vil disse oplysninger ligeledes blive forelagt de tidligere hørte parter til evt. bemærkninger, inden der træffes endelig afgørelse i sagen.
Nævnsbehandlingen af en sag indledes med, at formanden gives et resumé af sagens fakta. Herefter vil typisk de lægesagkyndige medlemmer udtale sig om de lægelige aspekter i sagen, hvorefter en mere almen drøftelse finder sted. Finder nævnets lægesagkyndige medlemmer sig kompetente til at vurdere de lægelige aspekter, og finder nævnet i øvrigt, at sagen er tilstrækkeligt oplyst, træffes der herefter afgørelse i sagen.
I 1995 måtte nævnet imidlertid i gennemsnit udsætte knap 25 % af de sager der sættes på dagsordenen, mens udsættelsesprocenten i 1996 faldt til knap 19 %. Udsættelsen af sager skyldes, at nævnet finder, at yderligere oplysninger må indhentes, før afgørelse kan træffes. Det kan f.eks. være yderligere journalmateriale eller røntgenbilleder, eller det kan være Arbejdsskadestyrelsens vurdering af méngrad eller erhvervsevnetab.
Den største gruppe af udsatte sager udgøres imidlertid af de sager, i hvilke nævnets lægesagkyndige medlemmer ikke finder at have tilstrækkelig faglig kompetence til at vurdere de lægelige aspekter. Sådanne sager må derfor udsættes på, at nævnet anmoder relevante speciallæger om at vurdere sagerne og herunder besvare specifikke spørgsmål fra nævnet. I visse sager har Patientforsikringsforeningen dog ad hoc indhentet specialisterklæringer fra andre sagkyndige end de, der er fast tilknyttet foreningen, og i sådanne sager vil nævnet oftest kunne lægge disse erklæringers lægelige vurderinger til grund.
Med henblik på at minimere antallet af sager, der må udsættes på grund af manglende lægelige oplysninger, har ankenævnets sekretariat i maj 1996 fået tilknyttet en speciallægekonsulent i ortopædkirurgi, der skal medvirke til forberedelsen af de enkelte ankesager.
Patientskadeankenævnet har i sin årsberetning for 1995-96 oplyst, at nævnets afdelinger generelt ikke kan påtage sig hyppigere møder end en gang om måneden eller behandle væsentligt flere end 20 sager pr. gang, idet der er tale om heldagsmøder, som kræver betydelig forberedelsestid. Til belysning af sagernes omfang har nævnet oplyst, at en optælling af sideantallet i sagerne fra 3 successive møder i 1997 i nævnets ene afdeling viste gennemsnitligt godt 90 sider pr. sag.
2.8.3. Anmeldelser og afgørelser
Tilgangen af sager til Patientskadeankenævnet har været stærkt stigende siden nævnets oprettelse i 1992, hvilket nedenstående skema belyser:
| Modtagne klager | Antal afholdte møder | Behandlede sager pr. møde | Afgjorte sager | |
|---|---|---|---|---|
| 1992 | 0 | 0 | 0 | 0 |
| 1993 | 70 | 4 | 10 | |
| 1994 | 187 | 12 | 15 | 11 2) |
| 1995 | 341 | 13 | 17,2 | 157 |
| 1996 | 568 | 15 | 20,5 | 243 |
| 1997 pr. 1/8 | 370 | 8 | 23,25 | 130 |
Afgørelserne fordelte sig på følgende grupper:
| 1993-1994 | 1995 | 1996 | |
|---|---|---|---|
| Undersøgelses- og/eller behandlingsskade, jf. § 1, stk. 1. | 40 | 48 | 67 |
| Erfaren specialistniveau, jf. § 2, stk. 1, nr. 1, og uforholdsmæssige komplikationer jf. § 2, stk. 1, nr. 4. | 40 + 1* | 40 + 1* +4* | 55 + 3* |
| Fejl el. svigt i medicoteknisk udstyr, ;jf. § 2, stk. 1, nr. 2. | 0 | 1* | 0 |
| Ligeværdig alternativ behandlingsmetode, jf. § 2, stk. 1, nr. 3. | 1 + 1* | 1 + 4* | 1 + 3* |
| Forkert/forsinket diagnose, jf. § 3, stk. 1, jf. § 2, stk. 1, nr. 1. | 4 | 4 | 5 |
| Ulykkestilfælde, der ikke skyldes fejl el. svigt i medicoteknisk udstyr, jf. § 3, stk. 2. | 8 | 4 | 4 |
| Erstatningens størrelse | 13 | 45 | 91 |
| Klageberettigede | 3 |
2) Det samlede antal afgørelser i 1993 og 1994.
De med stjerne markerede sager indgår i opgørelsen begge de markerede steder.
De afgørelser, som nævnet traf i 1995 og 1996, og som ikke kan indrubriceres i ovenstående grupper vedrører bl.a.:
1.Klage over Patientforsikringsforeningens afslag på erstatning vedrørende evt. undersøgelses- og behandlingsskader forårsaget før lovens ikrafttræden.
2. Klage over evt. undersøgelses- og behandlingsskader forårsaget af privatpraktiserende læger, vagtlæger, hjemmesygeplejerske m.v.
3. Klage fra ikke-klageberettiget myndighed (sygehusledelse).
4. Klage over medicinskader.
5. Klage over Patientforsikringsforeningens afslag på genoptagelse af afsluttet sag.
6. Anmodninger om genoptagelse af nævnets tidligere afgørelser.
7. Tilbagesendelse af sager til Patientforsikringsforeningen til ny afgørelse i 1. instans på grund af nye oplysninger.
8. Klage over Patientforsikringsforeningens afslag på anmodning om aktindsigt.
I de sager, som nævnet afgjorde i 1995 og 1996, var klagerne i henholdsvis 4 og 3 sager indgivet af vedkommende forsikringsselskab eller driftsansvarlige myndighed, mens klagerne i alle øvrige sager var indgivet af personer, som anså sig for erstatningsberettigede efter loven.
I 1995 blev Patientforsikringsforeningens afgørelse tiltrådt i 136 sager og omgjort i 13 sager, hvilket svarer til en omgørelsesprocent på 8,7 %. Omgørelsesprocenten vedrørende afgørelser efter patientforsikringsloven var 10,4 %, mens den var 6,6 % vedrørende afgørelser efter lov om erstatningsansvar.
I 1996 blev Patientforsikringsforeningens afgørelse tiltrådt i 203 sager og omgjort i 35 sager, svarende til en omgørelsesprocent på 14,7 %. Omgørelsesprocenten vedrørende afgørelser efter patientforsikringsloven var 9,8 %, mens den var 20,8 % vedrørende afgørelser efter lov om erstatningsansvar.
Nedenstående skema er en opgørelse over de af nævnet i 1995 og 1996, men ikke af Patientforsikringsforeningen, anerkendte behandlings- og undersøgelsesskader fordelt på specialer. De sager, hvor Patientforsikringsforeningen havde anerkendt, at patienten var påført en erstatningsberettiget skade, og som alene blev indbragt for nævnet på spørgsmålet om erstatningens størrelse, er således ikke indeholdt i skemaet.
| 1995 | 1996 | |
|---|---|---|
| Anæstesiologi | ||
| a) lejring | 3 | 1 |
| b) paravenøs infusion | 1 | |
| Hud- og kønssygdomme | ||
| Kvindesygdomme og fødselshjælp | 1 | 1 |
| Intern medicin | 1 | 1 |
| Kirurgi | 1 | |
| a) karkirurgi | 1 | |
| b) kirurgiske mave- tarmsygdomme | 2 | 4 |
| d) brysthulens kirurgiske sygdomme | ||
| e) urinvejenes kirurgiske sygdomme | ||
| Ortopædisk kirurgi | 1 | 6 |
| Neurokirurgi | 1 | |
| Neuromedicin | ||
| Øjensygdomme | ||
| Kræftsygdomme | ||
| Øre- næse- halssygdomme | 1 | |
I 1995 og 1996 traf nævnet afgørelse i henholdsvis 45 og 91 sager vedr. spørgsmål om erstatningsudmåling. I stort set alle tilfælde drejede det sig om sager, i hvilke Patientforsikringsforeningen havde anerkendt, at patienterne var påført erstatningsberettigende skader. I enkelte tilfælde havde Patientforsikringsforeningen dog ikke taget stilling hertil, idet Patientforsikringsforeningen afslog at yde erstatning allerede af den grund, at en eventuel erstatning ikke ville overstige den i lov om patientforsikring fastsatte minimumsgrænse på 20.000 kr.
I 1995 tiltrådte nævnet i 42 af sagerne Patientforsikringsforeningens afgørelse vedrørende erstatningsudmålingen, hvoraf 28 afgørelser var afslag på erstatning under henvisning til, at erstatning og godtgørelse efter reglerne i lov om erstatningsansvar ikke oversteg ovennævnte minimumsgrænse på 20.000 kr. I de resterende 3 sager forhøjede nævnet Patientforsikringsforeningens erstatningsudmåling, hvorved erstatningen i 2 af sagerne kom op på over 20.000 kr.
I 1996 tiltrådte nævnet i 72 af sagerne Patientforsikringsforeningens afgørelse vedrørende erstatningsudmålingen, hvoraf 32 afgørelser var afslag på erstatning under henvisning til, at erstatning og godtgørelse ikke oversteg 20.000 kr. I de resterende 19 sager forhøjede nævnet Patientforsikringsforeningens erstatningsudmåling, hvorved erstatningen i 9 af sagerne kom op over 20.000 kr.
Pr. 31. december 1996 var i alt 22 af nævnets afgørelser indbragt for landsretten. 4 af sagerne er efterfølgende hævet af sagsøgerne, mens landsretten i 1 sag har frifundet nævnet. De resterende 17 sager verserer fortsat. Næsten alle retssager er anlagt af patienter.
2.8.4 Sagsbehandlingstiden
Sagsbehandlingstiden i Patientskadeankenævnet kan opdeles i følgende faser:
1. Fra nævnet modtager en klage og til Patientforsikringsforeningen anmodes om en udtalelse, går der i gennemsnit 5 dage.
2. Herefter afventes Patientforsikringsforeningens udtalelse, der i gennemsnit foreligger efter ca. 3½-4 måneder.
3. Sagens parter høres over udtalelsen, hvilket i gennemsnit sker over en periode på ca. 3 uger.
4. Dernæst er sagen klar til behandling på et nævnsmøde. Perioden indtil første ledige nævnsmøde, berammelsestiden, var i juli 1997 1 år for nye sager.
5. Når der er truffet afgørelse i sagen, går der godt 6 uger fra nævnsmødedatoen til afgørelsen skriftligt meddeles parterne.
Den samlede gennemsnitlige sagsbehandlingstid ligger således på omkring 1½ år. Om udvalgets overvejelser herom henvises til afsnit 5.6.